貧血とは
 貧血は血液の中で酸素を運ぶ役割を果たしているヘモグロビンが不足した状態になっていることで、様々な原因がありますが、中でもヘモグロビンの主な材料である鉄が不足してヘモグロビンを作ることができなくなる鉄欠乏性貧血は原因として最も多くなっています。
貧血は血液の中で酸素を運ぶ役割を果たしているヘモグロビンが不足した状態になっていることで、様々な原因がありますが、中でもヘモグロビンの主な材料である鉄が不足してヘモグロビンを作ることができなくなる鉄欠乏性貧血は原因として最も多くなっています。
特に女性は月経による失血の関係で、体内に蓄えられる貯蔵鉄が不足する傾向があります。
体内での鉄の動き
人間の体内には常に一定量の鉄分が存在しており、そのうち70~75%程度は赤血球のヘモグロビンや筋肉のミオグロビンとして酸素の運搬などに使われ、残りは貯蔵鉄となります
ヘモグロビンが含まれる赤血球は平均120日程度の寿命があります。つまり毎日120分の1の赤血球が寿命を迎えて、その分骨髄で新しい赤血球が作られます
この時、古くなった赤血球は体外へ排泄されるのではなく、リンパや腸内粘液など網内系と呼ばれる貪食性のある細胞の1種に含まれるマクロファージという細胞によって分解され、ヘモグロビンを構成する鉄は再利用されることになります。私たちの体内には鉄をリサイクル利用するシステムができているということになります。
それでも、皮膚細胞に含まれる鉄分などが汗を通して少しずつ失われ、また消化管から排出される鉄分もあり、人間の身体からは毎日1~2mgの鉄分が失われていきます。
つまり、体内の鉄は一定程度に保たれており、体外へ排出されてしまう鉄分はごくわずかしかありません。そのため、バランスの良い食事を摂っていれば、体内の鉄分は十分に保たれ、鉄欠乏や鉄欠乏性貧血となることはありません。
鉄欠乏の原因
- 思春期に急激に成長するために鉄がたくさん必要になる
- 妊娠中に胎児の鉄需要が多くなる
- 食事からの鉄の摂取が少ない(食事自体が少ない場合も)
- 鉄がうまく吸収できない
- 月経による失血、婦人科の病気
- 炎症や潰瘍、腫瘍などによる消化管出血
貧血の症状のチェック
 鉄欠乏の初期には、ほとんど自覚症状は無く、健康診断の際に血液検査の血色素量という項目で、ヘモグロビンの減少を指摘されたことで気づくこともあります。
鉄欠乏の初期には、ほとんど自覚症状は無く、健康診断の際に血液検査の血色素量という項目で、ヘモグロビンの減少を指摘されたことで気づくこともあります。
- 心拍数が速くなり、動悸が現れる
- 呼吸回数を無理に増やすために息切れがある
- 筋肉などが酸欠状態となり、身体を動かしづらくなるために全身の疲労感や倦怠感が現れる
- 酸素不足により、顔色が青白くなる、唇の色が紫色になる
- 栄養不足により爪がスプーンのように反り返ったり、脆く割れやすくなったりする
- 味を感じなくなる、舌が荒れた感覚がある
など
さらに重症化すると、めまいや意識障害などが起こることもあります。
貧血の診断
血液検査
 通常は血液検査で赤血球に関する項目を調べます。
通常は血液検査で赤血球に関する項目を調べます。
ヘモグロビン値
ヘモグロビン値は血色素量とも表記され1デシリットルあたりのグラム値(g/dL)であらわされます、成人男性では13.1g/dL以上、成人女性では12.1g/dL以上が正常値ですので、各々13.0g/dL、12.0g/dL以下の場合に貧血と診断され、10g/dL程度まで下がっているケースでは、治療が必要とされることが多いのですが、過去の鉄欠乏性貧血の治療歴や貯蔵鉄の状態なども含めて総合的な判断が必要です。
MCV(赤血球の大きさ:
正常80-100fL)
MCVでは赤血球の平均的な大きさを調べます。fLという単位はフェムトリットルと読み、およそ10μL程度を示しています。貧血があると、この数値が一般的に60~70fL程度まで小さくなります。これを小球性低色素貧血と言うこともあります。
生化学的検査
血清フェリチン値(貯蔵鉄)
フェリチンは鉄を結合する水溶性のたんぱく質で、ヘモグロビンやミオグロビンなどとして体内で利用されない鉄を保存しておく働きがあります。このフェリチンの平常値は25~250ng/mLですが、一般的には10ng/mL以下になると貯蔵鉄が少ないことから鉄欠乏性貧血と診断できます。フェリチン値の低下は唯一鉄欠乏によるものです。
UIBC(鉄を運ぶ血液中のタンパク)
トランスフェリンという鉄を赤血球に届ける輸送物質には鉄と結合した飽和状態のものと、鉄と結合していない不飽和状態のものがあります。鉄欠乏状態では少しでも鉄を赤血球に届けようとして、不飽和トランスフェリンが増えます。これを不飽和鉄結合能と言い、UIBCと略されています。単位はμg/dLであらわし、鉄欠乏性貧血の場合300μg/dL以上になります。
原因の特定
まずは鉄欠乏の原因となっている病気が無いかどうか確認することが大切です。身体に鉄が不足する原因として、月経がある世代の女性では、過多月経等の月経困難症やそこまでいかない場合でも経血が多いケースなどを考慮に入れて診断していきます。女性全般では、その他に婦人科特有の子宮筋腫や子宮がんなどといった病気の有無、男女全般では胃潰瘍や十二指腸潰瘍、胃がんや大腸がんといった病気による消化器失血が無いかなどについても調べる必要があります。
貧血の治療
血液検査や生化学的検査などで異常が見つかった場合、その数値や患者さんそれぞれの状態などを見て、治療が必要かどうかを決めていきます。
原因へのアプローチ
様々な検査で原因となる病気が見つかった場合、それぞれの病気に対する治療をまず行います。治療はそれぞれの病気によって異なります。
薬物療法
 鉄欠乏性貧血の場合、食物による鉄補給は効果が期待できません。そのため鉄欠乏性貧血そのものの治療の基本は鉄剤による鉄分補給です。内服薬と注射薬がありますが、当院では内服薬を第一選択として処方します。鉄は消化器に対してかなり刺激が強く、後述するように、副作用としていくつかの消化器症状が現れることもありますので、服用開始後は慎重に経過を見守ります。
鉄欠乏性貧血の場合、食物による鉄補給は効果が期待できません。そのため鉄欠乏性貧血そのものの治療の基本は鉄剤による鉄分補給です。内服薬と注射薬がありますが、当院では内服薬を第一選択として処方します。鉄は消化器に対してかなり刺激が強く、後述するように、副作用としていくつかの消化器症状が現れることもありますので、服用開始後は慎重に経過を見守ります。
鉄剤の服用を始めると数日で赤血球が増加し始め、1~2週間経つとさらにヘモグロビンが増加し症状が改善してきます。その後一般的には6~8週間で正常値に戻ります。
鉄製剤としては、クエン酸第一鉄ナトリウムという薬を1日1~2錠服用します。50mgが1錠の単位ですので、50~100mg服用することになります。この薬の先発品の商品名はフェロミア錠です。
鉄剤内服の実際
鉄剤は消化器に対する刺激が強く、副作用としていくつかの消化器症状があらわれやすい薬です。副作用の内容と対応は以下の通りです。
むかつき、吐き気、嘔吐、便秘や下痢などの便通異常が1~2割の方にみられます。
こうした副作用は通常は1~2週間で改善します。ただし、症状が強い場合は、薬を変更する、服用量を減量する、服用のタイミングを食中や就寝前に変更するといった対処法があります。副作用が辛いからと言って、ご自身で判断して服用を中止したりせず、いつでも当院までご相談ください。患者さんそれぞれに適した対処法を提案していきます。
当院では、空腹時の服用はあまりお勧めしません。これは副作用が強く現れる傾向があるためで、食中、食後の服用でも効果はほとんど変わりません。
ヘモグロビン値は6~8週間で改善しますが、貯蔵鉄が回復するまでにはもう少し時間がかかります。症状が消えたからといって、そのタイミングで服用を中止してしまうと、貯蔵鉄の量が改善されないままになって、貧血を繰り返し再発してしまうこともあります。医師の指示を守って、最低6ヶ月程度は服用を続けてください。 月経のある女性の場合、経血の問題で、鉄剤を6ヶ月程度服用しても貯蔵鉄が不足し貧血が再発することがあります。患者さんの状態にあわせて、その後の延長服用について慎重に判断していきますので、服用開始から半年を経過したあたりでご来院いただくことをお勧めしています。状態によっては、閉経まで鉄剤の服用を続けていただくこともあります。
貧血と
ミトコンドリアの関係
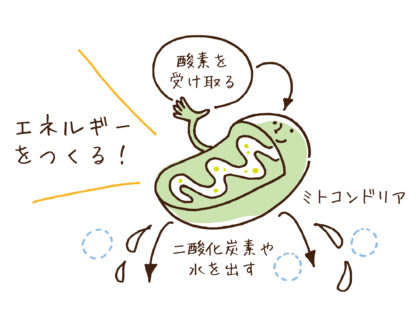 貧血(anemia)は、血中の赤血球数やヘモグロビン濃度が低下し、酸素運搬能力が不足する病態です。ミトコンドリアは細胞のエネルギー工場としてATPを生成する役割を持っていますが、貧血とミトコンドリアには以下のような密接な関係があります。
貧血(anemia)は、血中の赤血球数やヘモグロビン濃度が低下し、酸素運搬能力が不足する病態です。ミトコンドリアは細胞のエネルギー工場としてATPを生成する役割を持っていますが、貧血とミトコンドリアには以下のような密接な関係があります。
酸素供給不足とATP産生低下
貧血における酸素不足
貧血では血中の酸素運搬能力が低下し、全身の組織への酸素供給が不足します。
特に、ヘモグロビンが低下すると酸素分圧が減少し、ミトコンドリアでの酸素利用が困難になります。
ミトコンドリア機能への影響
ミトコンドリア内の電子伝達系(ETC)は酸素を最終受容体としてATPを生成します(酸化的リン酸化)。
酸素が不足するとATP産生が低下し、エネルギー不足が生じます。
結果として、筋肉疲労、倦怠感、集中力低下などが起こります。
鉄欠乏とミトコンドリア機能障害
鉄の役割
鉄はミトコンドリアの電子伝達系の一部である「シトクロム」の構成要素です。
鉄が不足するとシトクロムの活性が低下し、ATP産生効率が悪化します。
鉄欠乏性貧血と
ミトコンドリア障害
鉄欠乏性貧血では、赤血球合成が低下すると同時に、ミトコンドリアの鉄含有酵素(例えばシトクロムcオキシダーゼ)が減少します。
結果として、筋肉細胞や神経細胞でのエネルギー産生が障害され、筋力低下や神経症状が現れることがあります。
鉄硫黄クラスターの低下
鉄硫黄クラスターとは
ミトコンドリア内で電子伝達系を支える構造で、鉄と硫黄から成り立っています。
鉄欠乏状態では、これらのクラスターの形成が不完全になり、電子伝達がスムーズに行えなくなります。
酸化ストレスの増加
電子伝達系の障害は電子の漏れを引き起こし、活性酸素種(ROS)が増加します。
ROSはミトコンドリアDNAや膜脂質を損傷し、さらにATP産生が低下する悪循環に陥ります。
造血におけるミトコンドリアの
役割
赤血球形成とミトコンドリア
赤血球前駆細胞(赤芽球)の段階では、ヘム合成がミトコンドリア内で行われます。
ヘム合成の途中過程で鉄が必要となるため、鉄不足がヘム合成を障害し、ヘモグロビン生成が不完全になります。
異常ヘム合成と貧血
ミトコンドリア病や鉄代謝異常症(例えば鉄芽球性貧血)では、ミトコンドリア内のヘム合成が障害され、無効造血(異常赤血球の破壊)が増加します。
ミトコンドリア病と貧血
ミトコンドリア病の特徴
ミトコンドリアDNAの異常によりATP合成が困難な疾患群です。
慢性的なエネルギー不足から骨髄機能が低下し、無効造血や再生不良性貧血を引き起こすことがあります。
代表疾患
Pearson症候群:ミトコンドリアDNA異常による鉄芽球性貧血と膵機能不全が特徴。
まとめ
貧血とミトコンドリアは、酸素供給不足や鉄欠乏がミトコンドリア機能に影響を与えることで、エネルギー産生が低下し、全身症状を引き起こします。特に鉄欠乏性貧血では、ミトコンドリア内の電子伝達系が障害されるため、疲労感や筋力低下が顕著に現れることがあります。ミトコンドリア病でも貧血を呈するケースがあり、貧血の原因としてミトコンドリア障害を考慮することが重要です。
亜鉛とミトコンドリア
および貧血の関係
 亜鉛(Zn)は、生体内で多くの酵素の補因子として機能し、細胞の代謝、DNA合成、免疫調整などに関与しています。亜鉛はミトコンドリア機能および貧血とも関連しており、その不足はエネルギー代謝や赤血球形成に影響を及ぼします。
亜鉛(Zn)は、生体内で多くの酵素の補因子として機能し、細胞の代謝、DNA合成、免疫調整などに関与しています。亜鉛はミトコンドリア機能および貧血とも関連しており、その不足はエネルギー代謝や赤血球形成に影響を及ぼします。
亜鉛不足と貧血の関係
鉄代謝への影響
亜鉛は赤血球生成において、鉄の利用を助ける役割があります。
亜鉛が不足すると、鉄が適切に利用されず、鉄欠乏性貧血のような症状が現れることがあります。
エリスロポエチン(EPO)産生の低下
亜鉛は腎臓でのエリスロポエチン合成を助けるため、亜鉛不足ではEPOの産生が低下し、赤血球生成が減少します。
亜鉛欠乏性貧血
鉄欠乏性貧血と類似しているため診断が難しいが、亜鉛を補充すると改善するケースもあります。
ミトコンドリア機能への影響
抗酸化システムの低下
亜鉛は抗酸化酵素である「スーパーオキシドジスムターゼ(SOD)」の補因子として機能します。
SODはミトコンドリアで発生する活性酸素種(ROS)を解毒する役割があり、不足すると酸化ストレスが増加し、ミトコンドリアDNAの損傷やATP産生障害が生じます。
ミトコンドリアの恒常性維持
亜鉛はミトコンドリア膜の安定化に寄与し、膜透過性の維持に関与しています。
不足すると、ミトコンドリア膜が不安定になり、電子伝達系の異常やATP生成の効率低下が引き起こされます。
エネルギー代謝酵素の活性低下
亜鉛は「ピルビン酸デヒドロゲナーゼ複合体(PDH)」などの代謝酵素の活性にも関わります。
ミトコンドリアのエネルギー代謝が障害されると、糖代謝や脂肪酸代謝の効率が低下し、エネルギー不足が生じます。
ミトコンドリア病と亜鉛の役割
ミトコンドリア病における
酸化ストレス
ミトコンドリア病患者では、活性酸素が過剰に産生され、酸化ストレスが強まることが知られています。
亜鉛が不足すると抗酸化防御がさらに低下し、病態が悪化します。
DNA修復と亜鉛
亜鉛はDNA修復に関わる酵素(ポリADPリボースポリメラーゼ、PARP)の活性にも必要です。
ミトコンドリアDNA損傷を修復する能力が低下すると、エネルギー産生がますます阻害されます。
臨床的意義:
亜鉛補充が有効なケース
貧血が改善するケース
亜鉛不足が原因である場合、鉄剤投与だけでは貧血が改善しないことがあります。
亜鉛を同時に補充することで赤血球生成が正常化し、貧血が改善することがあります。
疲労感や倦怠感が改善するケース
エネルギー産生不足が原因で倦怠感が強い患者に対して、亜鉛補充が症状を軽減するケースがあります。
まとめ
亜鉛はミトコンドリア機能および赤血球生成において重要な役割を果たしており、亜鉛不足は酸化ストレスの増加やエネルギー代謝の低下を引き起こします。また、鉄代謝を助ける役割もあり、亜鉛欠乏は鉄欠乏性貧血と類似した症状を引き起こすことがあります。臨床では、鉄欠乏性貧血が鉄補充で改善しない場合、亜鉛不足を考慮することが重要です。